Признаки солнечного удара
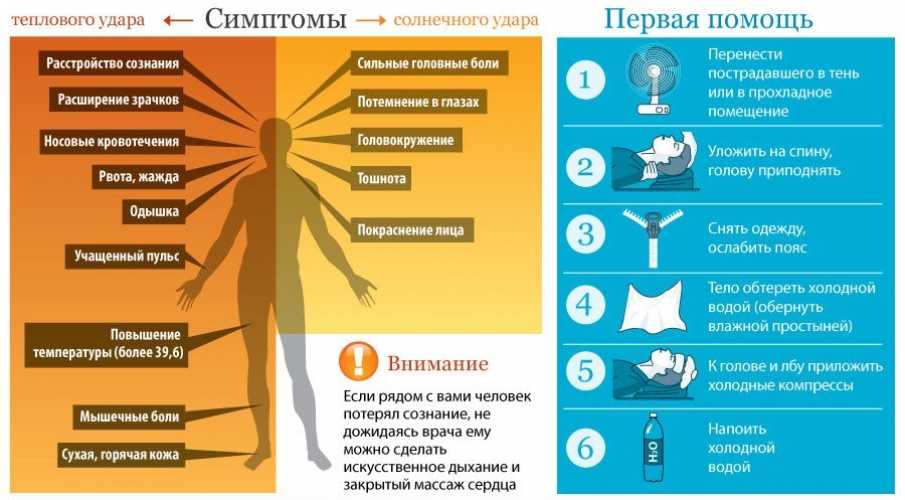
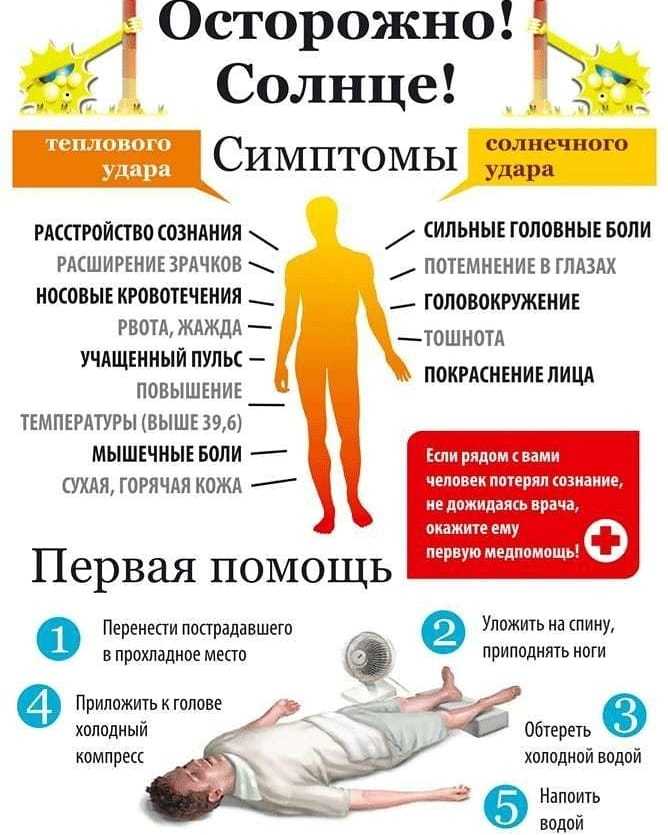
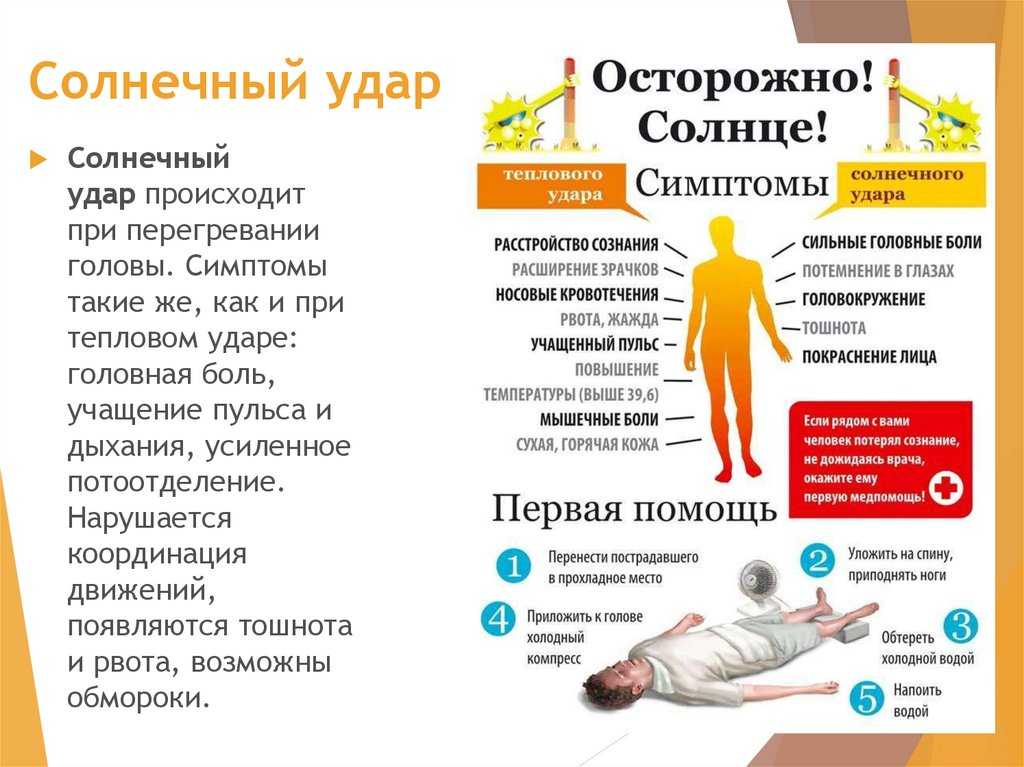
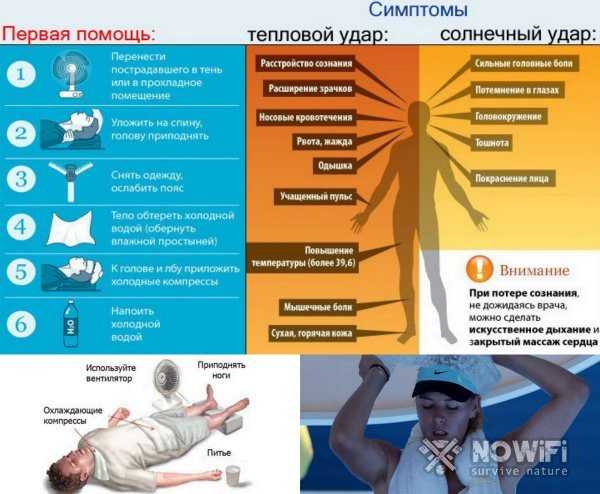
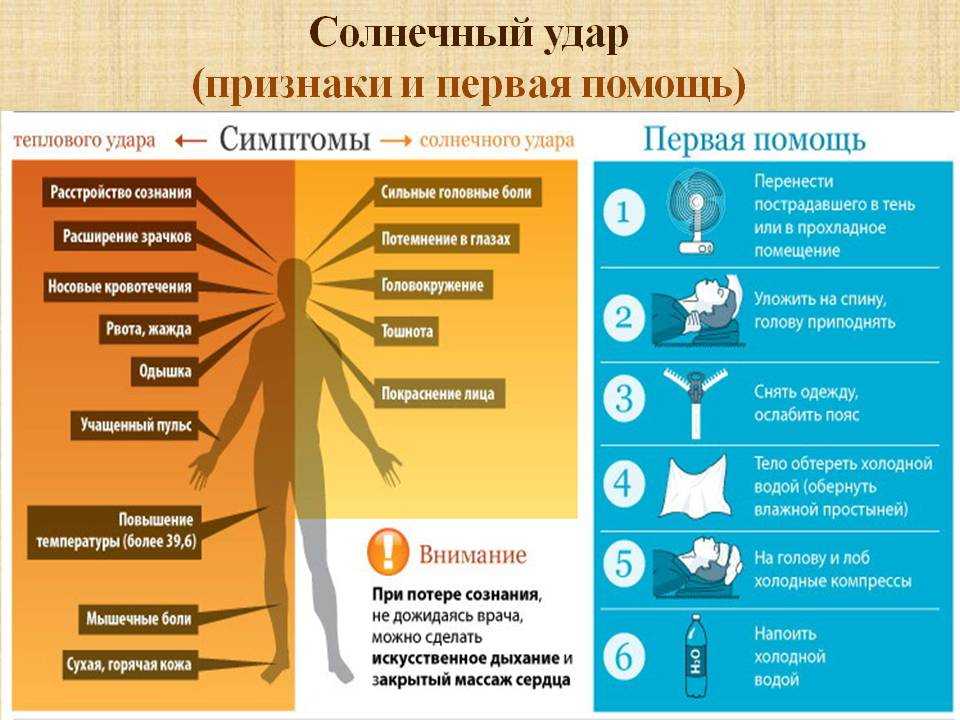
Первые симптомы солнечного удара — усталость, головная боль, головокружение, ощущение «ломоты» в теле. «Также есть вероятность тошноты и рвоты. Чуть позже может появиться шум в ушах, одышка, учащенное сердцебиение, потемнение в глазах, — предупреждает Иван Голубев
— На этом этапе важно оказать помощь! Дальнейший перегрев приводит к быстрому поражению центральной нервной системы (ЦНС), возникает цианоз лица, тяжелейшая одышка, пульс становится частым и слабым. Это сопровождается судорогами мышц, галлюцинациями
Дыхание становится неровным, мысли спутанными, возникает бред. Пострадавший в любой момент может потерять сознание».
Насторожить вас должны и другие признаки солнечного удара. «При перегреве больные жалуются на слабость, „разбитость“, сонливость, головную боль, жажду, тошноту, тахикардию, одышку, температура тела повышается до 40-41˚С, — добавляет Андрей Беседин. — Почти всегда у пациента есть психо-соматические проблемы (потеря или спутанность сознания, невозможность встать, головокружение и т. д.). Это неотложное медицинское состояние, которое нужно быстро лечить, потому что оно может привести к смерти».
По словам врачей, некоторые симптомы солнечного удара можно спутать с признаками инсульта, сильной аллергии на определенные лекарства, острой бактериальной инфекции и тиреотоксического криза. «Все эти состояния, включая и сам тепловой удар, могут быть крайне опасны, поэтому ставить диазноз самостоятельно не следует. В данной ситуации правильно будет сразу же вызвать бригаду скорой медицинской помощи», — предупреждает Иван Голубев.
В ожидании медработников пострадавшему необходимо оказать первую помощь.
Симптомы теплового удара
Когда перегрев происходит из-за постоянного воздействия солнца, такой удар называют солнечным. Признаки того, что человек перегрелся, проявляются не сразу и усиливаются ближе к вечеру. Они могут возникать по одному или все вместе, но происходит это стремительно. Как определить тепловой удар у ребенка? Стоит насторожиться, если через несколько часов после прогулки вы заметили у сына или дочки:
- вялость, сонливость, нежелание двигаться, шаткую походку;
- покраснение кожи, которое не исчезает даже в прохладном помещении;
- резкое повышение температуры вплоть до 40°С;
- изменение настроения — начинаются капризы, плаксивость, повышается раздражительность;
- одышку и затрудненность дыхания;
- появление головной боли;
- тошноту, рвоту, боль в животе;
- покраснение слизистых оболочек глаз;
- ускорение или замедление сердцебиения;
- появление холодного пота, несмотря на то, что тело “горит”;
- затуманенность сознания и заторможенность реакции.
Если вовремя не распознать тепловой удар, то он может развиться в тяжелую форму. Симптом, который указывает на критическое состояние — это потеря сознания, часто может сопровождаться судорогами. Какие симптомы при тепловом ударе у ребенка могут отличаться от взрослого? Это носовое кровотечение — у взрослых этот признак почти не встречается. В целом все симптомы будут выражены сильнее в детском возрасте. Когда вы заметили признаки теплового удара у ребенка, нужно действовать незамедлительно.
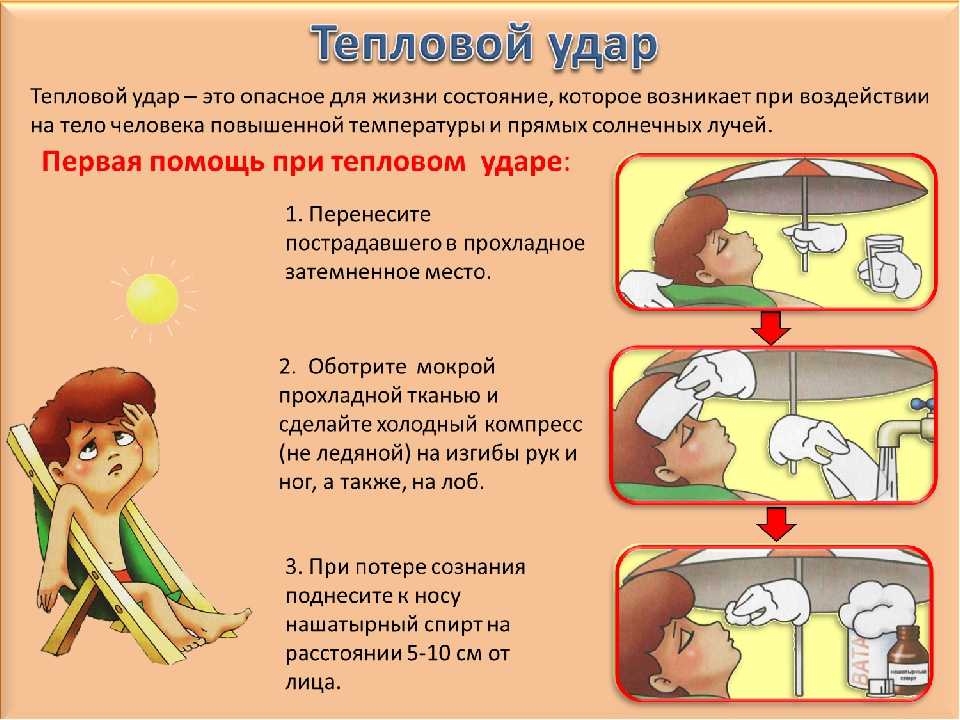
Как оказать первую помощь при перегреве
Первая помощь будет направлена на то, чтобы убрать лишнее тепло, иначе может возникнуть тепловое истощение. Среагировать и помочь нужно будет быстро, поэтому если не знаете, что делать при тепловом ударе у ребенка, запомните правило 7 “П”:
1. Позвонить в скорую помощь.
2. Перенести в прохладное место.
3. Положить горизонтально на диван.
4. Повернуть голову набок (на случай, если ребенка начнет тошнить).
5. Пустить воздух (снимите верхнюю часть одежды, откройте окна и двери, обеспечьте циркуляцию воздуха).
6. Поить водой (часто, но небольшими глотками, при этом вода должна быть не холодная, комнатной температуры).
7. Приложить холодное (намочите полотенце и протрите затылок, шею, положите мокрую ткань на лоб. Сделайте обтирание, но не опускайте ребенка полностью в воду — резкий перепад температур может иметь негативные последствия).
Это важно!
Температура при тепловом ударе у ребенка сильно повысится, но не пробуйте сбивать ее жаропонижающими — лечение оставьте врачам. Ваша задача — определить, что малышу нужна помощь и постараться снизить температуру до приезда “скорой” при помощи обтираний и обмахиваний.
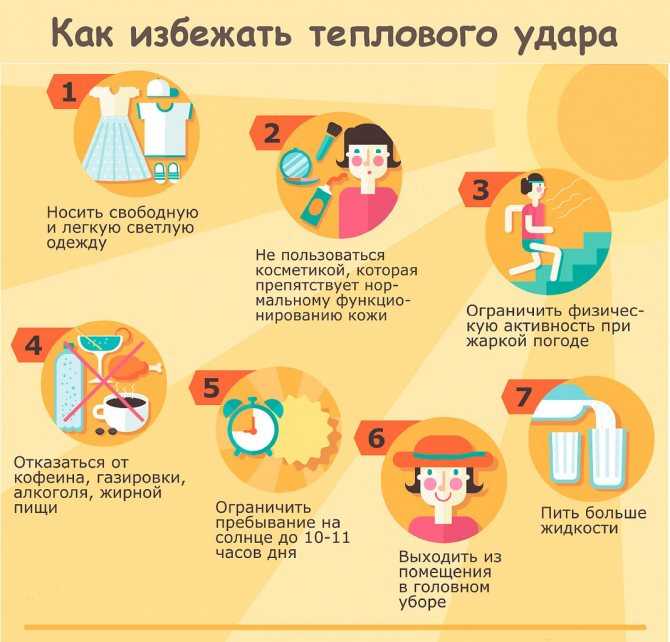
Профилактика перегрева
Критических состояний можно избежать, если соблюдать нехитрые правила нахождения на солнце. Как защитить ребенка от теплового удара:
- одевайте малышей в одежду из натуральных тканей светлых цветов, не забывайте головной убор и не кутайте слишком сильно;
- не проводите много времени на улице в период с 11 до 17 часов. Особенно актуально для южных регионов, где температура поднимается выше 30°С;
- постоянно проветривайте помещение и не задерживайтесь в помещениях, если там нет постоянной циркуляции воздуха (в магазинах, музеях, кинотеатрах);
- давайте пить побольше чистой воды, постарайтесь исключить магазинные соки и лимонады;
- перейдите на более легкое питание — больше фруктов и овощей, меньше жирного, жареного и тяжелого;
- сократите физические нагрузки, даже несмотря на то, что успокоить маленькую егозу будет сложно.
Солнце способно вызвать не только внутренние изменения, но и сильно повредить кожу. Чтобы уберечь малыша от ожогов, наносите на открытые участки тела солнцезащитный крем “Мое солнышко”. UVB и UVA-фильтры задерживают УФ-излучение и не дают ему попадать в глубокие слои кожи. Выберите фактор SPF20, SPF 30 или SPF 50+, чтобы быть полностью уверенными в защите от негативного влияния солнца. У крема специальная водостойкая формула, поэтому он будет защищать кожу даже после купания. Обновляйте средство каждые 2 часа, чтобы у вредного излучения не было шансов!
У крема гипоаллергенный состав, и он одобрен педиатрами. Даже длительное применение не вызовет аллергии, а кожа будет мягкой и увлажненной на протяжении всего дня.
Тепловой и солнечный удар — это сильный стресс для организма, поэтому старайтесь соблюдать все способы профилактики перегревания, чтобы вам и вашему ребенку не пришлось с ним столкнуться. Пейте больше воды и дарите заботу малышам, чтобы первый отдых на море запомнился только хорошими впечатлениями!
Термический ожог
![]()
Термический ожог у ребенка – самый распространенный тип. Возникает, если малыш опрокидывает на себя кипяток, соприкасается с открытым огнем или горячими предметами. К сожалению, обжечься может не только оставленный без присмотра маленький непоседа. Сидящий на маминых коленях карапуз способен внезапно махнуть ручкой или ножкой и выбить из ее рук чашку с горячим чаем.
Меры предосторожности:
- Не берите ребенка на руки, когда держите что-то горячее
- Проверяйте температуру еды, которой кормите малыша
- Разворачивайте ручки кастрюль и сковородок так, что ребенок не мог их достать
- Временно ликвидируйте скатерть на столе – малыш может за нее потянуть и вывернуть на себя горячее
- Контролируйте температуру воды для купания, она не должна быть выше 38⁰С
- Накрывайте сиденье ребенка в машине полотенцем, поверхность сиденья летом может чрезмерно нагреться и обжечь нежную детскую кожу
- Закройте радиаторы экранами, в отопительный сезон батареи могут быть обжигающими
- Используйте специальный защитный экран для плиты и духового шкафа
Любая мама знает, как не просто готовить обед или гладить, когда ребенок бодрствует. Порой приходится проявлять чудеса изобретательности и действовать в многозадачном режиме. Но соблюдение правил безопасности позволят избежать многих опасностей. Лучше подумать о том как обезопасить свое чадо, чем обнаружить ожог у ребенка.
Солнечные ожоги
Среди других видов ожогов — термических, химических и прочих, солнечный считается наиболее мягким видом ожогов, так как поражается лишь поверхностный слой кожи. Но тот, кто хоть раз испытал подобное на себе, не захочет испытать такие ощущения вновь.
Признаки солнечного ожога у детей
Получение солнечного ожога происходит незаметно. Примерно через час или два пребывания под прямыми солнечными лучами кожа ребенка становится розовой или красноватой, сухой и горячей на ощупь, появляется зуд и ощущение жжения. Малыш проявляет беспокойство, плачет или, наоборот, становится вялым. Кожа остается эластичной, но прикосновение к ней болезненно, иногда появляется небольшая припухлость. При первой степени ожога волдырей нет.
Зачастую только эти признаки заставляют родителей забеспокоиться и увести малыша с солнцепека, но ожог уже получен и спасти поврежденную кожу вряд ли удастся. Пик проявлений ожога наступает приблизительно через 12-24 часа. Краснота и неприятные симптомы обычно уменьшаются через 2-3 суток, иногда они могут продолжаться 7-10 дней, и в этот момент кожа даже при небольших ожогах начинает шелушиться.
Сильный ожог может вызвать появление волдырей (вторая степень ожога) и сопровождаться болью в области поражения, слабостью, головной болью, тошнотой, рвотой, ознобом, повышением температуры тела. В тяжелых случаях возможно развитие шока — бледность, холодная и липкая кожа, затрудненное дыхание, нарушение зрения, состояние частичной оглушенности, потеря сознания.
Что следует предпринять?
Перенесите ребенка в тень.
Обязательно вызовите «скорую помощь» или самостоятельно обратитесь к врачу, если имеются следующие явления:
- даже незначительный солнечный ожог у ребенка первого года жизни (кожа младенцев более чувствительна к ожогам);
- озноб, повышение температуры до 38,5°С и выше;
- тошнота, рвота, вялость;
- потеря сознания;
- образование волдырей на коже (т.е. вторая степень ожога);
- ожог первой степени (покраснение), затронувший большую поверхность тела.
До приезда «скорой» или при незначительном солнечном ожоге, когда ребенок не очень пострадал, проведите следующие мероприятия самостоятельно:
- Чтобы облегчить боль, смачивайте или сбрызгивайте пострадавший участок кожи прохладной водой (испаряясь, она будет охлаждать кожу), положите смоченное в прохладной воде полотенце на плечи ребенка либо заверните его во влажное полотенце. Для охлаждения кожи также можно использовать сок алоэ, томатный и огуречный соки, охлажденный черный чай.
- Кожу можно обработать косметическими средствами, предназначенными для нанесения после загара или лекарственными аэрозолями против ожогов, если таковые имеются под рукой. Все специальные лечебные средства, применяемые при ожогах, приготавливаются на водной основе и обеспечивают дополнительное увлажнение пораженной коже. Волдыри протыкать нельзя. Если они прорываются, постарайтесь не занести в эти места инфекцию и наложите сухую, желательно стерильную, марлевую салфетку. При отсутствии салфетки подойдет чистый проглаженный носовой платок.
- Наденьте ребенку свободную одежду, чтобы свести к минимуму раздражение кожи.
- Предлагайте ему больше пить для восполнения жидкости, потерянной путем испарения через поврежденную кожу.
- При появлении рвоты уложите ребенка на бок.
- При повышении температуры выше 38,5°С на лоб, мышцы голеней, паховые области можно положить холодный компресс — бутылку с холодной водой или пузырь со льдом, — либо дать жаропонижающие препараты при их наличии: парацетамол, ибупрофен.
- В условиях дома разденьте ребенка. Комната должна быть прохладной и затемненной. Можно сделать малышу ванну с прохладной или чуть тёплой водой, добавив в неё полчашки пищевой соды или обтереть кожу раствором воды и уксуса в соотношении 1:1. Можно прикладывать прохладные компрессы к тем местам, которые пострадали больше всего.
Где должно проводиться лечение ожога, дома или в больнице, решает врач. Дома можно справиться с ожогом первой степени, поразившим относительно небольшие участки кожи. В течение нескольких дней не стоит находиться на солнце, пока не сойдет краснота. На кожу наносятся лекарственные средства в виде аэрозолей против ожогов. Когда кожа начнет шелушиться, применяют смягчающие кремы или лосьоны.
Первая помощь при солнечном ожоге
Нестероидные противовоспалительные препараты (НПВП) — аспирин, парацетамол (ацетаминофен) или ибупрофен — для облегчения боли и лихорадки.
Обильное питье — для предотвращения дегидратации (обезвоживания).
Местно — прохладная вода, влажные полотенца, холодные компрессы (кратковременно) — для уменьшения болезненности и повышенной чувствительности кожи.
Важно: если вы используете лед, заворачивайте его в полотенце или салфетку, он не должен соприкасаться с кожей. Увлажняющий лосьон с алоэ или безрецептурный гидрокортизоновый крем (1%, глюкокортикостероид) в течение нескольких дней — для увлажнения, смягчения и заживления поврежденной кожи
Использование гидрокортизонового крема у детей возможно только после консультации с педиатром
Увлажняющий лосьон с алоэ или безрецептурный гидрокортизоновый крем (1%, глюкокортикостероид) в течение нескольких дней — для увлажнения, смягчения и заживления поврежденной кожи. Использование гидрокортизонового крема у детей возможно только после консультации с педиатром.
Важно: жирные кремы или мази противопоказаны, они удерживают тепло. Защитите поврежденные участки кожи от дальнейшего воздействия УФ-лучей
Всегда используйте солнцезащитные средства (c фактором защиты не менее 30, SPF 30) в летнее время, — не только находясь под прямыми солнечными лучами, но и в пасмурную погоду.
Защитите поврежденные участки кожи от дальнейшего воздействия УФ-лучей. Всегда используйте солнцезащитные средства (c фактором защиты не менее 30, SPF 30) в летнее время, — не только находясь под прямыми солнечными лучами, но и в пасмурную погоду.
При появлении волдырей на коже необходимо бережно перевязать или прикрыть поврежденные участки бинтом, марлей или тонкой тканью. Волдыри ни в коем случае нельзя вскрывать, это замедляет заживление кожи и увеличивает риск присоединения инфекции. Как только волдыри лопнут самостоятельно, шелушащуюся кожу (так организм пытается сам избавиться от поврежденных клеток) можно удалить, а затем нанести на эти участки антисептический крем или крем с гидрокортизоном.
Клиническая диагностика
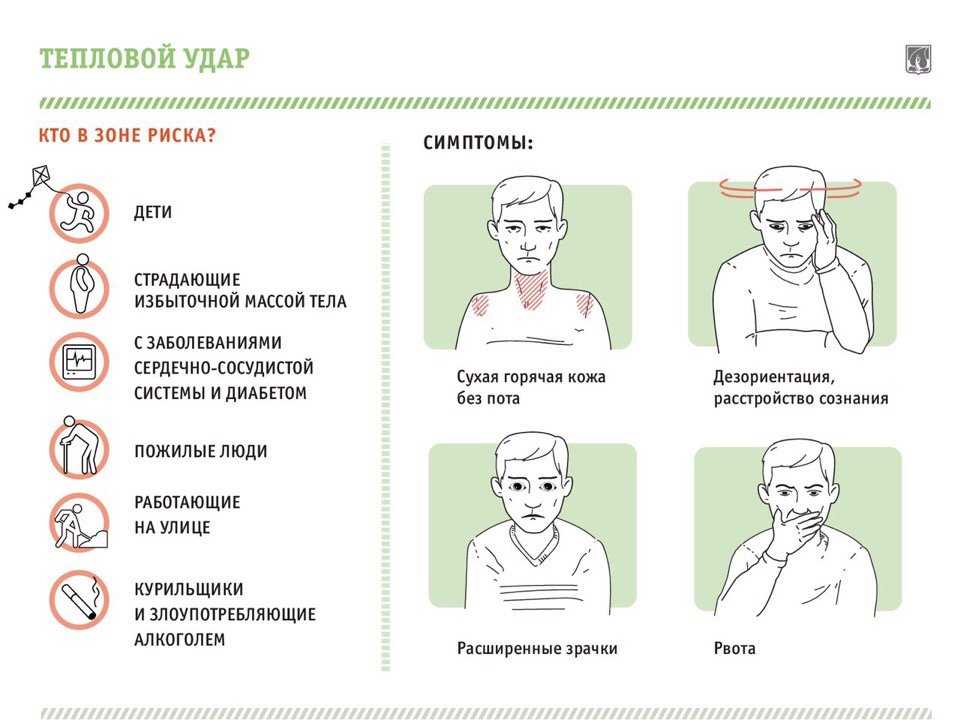
Начальными проявлениями теплового удара могут быть: сильная головная боль, повышенная возбудимость, тошнота, рвота, гипертермия и сухость кожи. По мере нарастания тяжести состояния отмечается падение артериального давления, с утратой сознания и прекращение потоотделения. У детей грудного возраста быстро нарастают диспепсические расстройства (диарея, рвота) с развитием дегидратации.
Формы теплового удара:
- асфиксическая — частое поверхностное дыхание, акроцианоз, снижение АД, тахикардия, пульс нитевидный. С углублением неврологических расстройств возникают апноэ и остановка сердца.
- паралитическая — каждые 3-5 мин. возникают судороги, частота которых постепенно уменьшается, больной впадает в «вялую» кому с последующей остановкой сердца и дыхания.
- психопатическая — преобладают расстройства сознания в виде бреда, галлюцинаций, судорог и параличей, появляющихся через 5-6 час. после воздействия повышенной температуры.
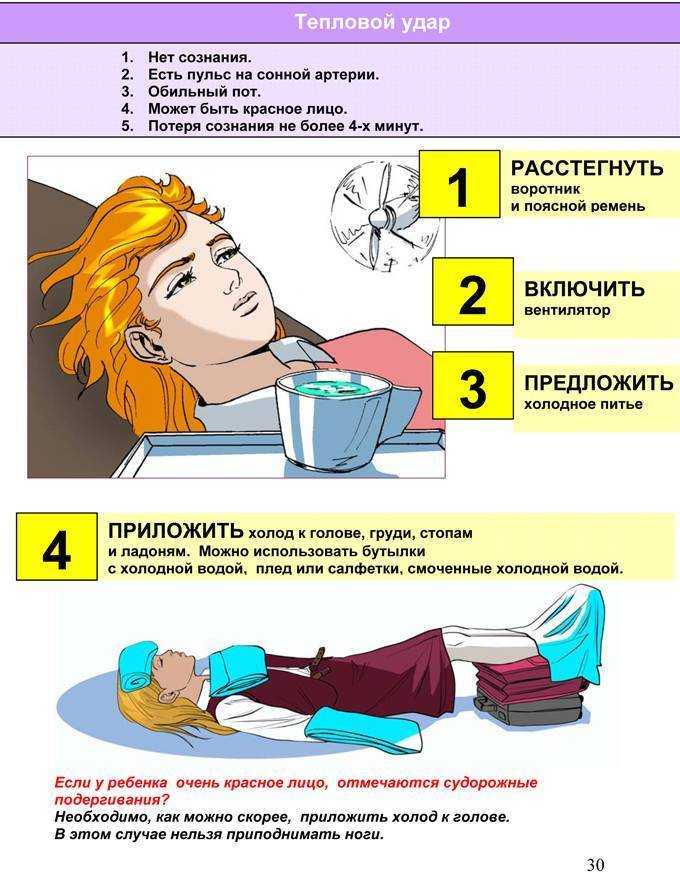
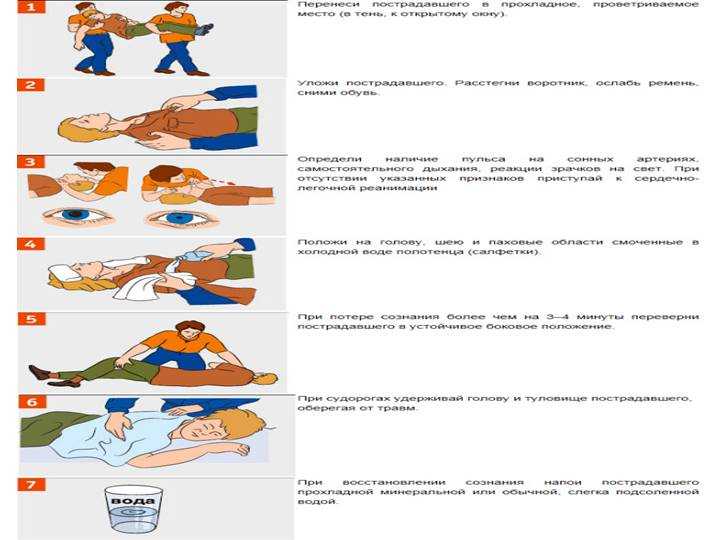
Неотложная помощь:
- перенести пострадавшего в прохладное место, уложить в горизонтальное положение;
- раздеть ребенка, голову накрыть пеленкой, смоченной холодной водой. Физическое охлаждение продолжать с постоянным обтиранием кожных покровов холодной водой (прекратить при снижении температуры тела ниже 38,5С);
- при начальных проявлениях теплового удара и сохранном сознании проводить оральную регидратацию глюкозо-солевыми растворами (по ½ чайной ложки натрия хлорида и натрия бикарбоната, 2 ст. ложки сахара на 1 л воды) и соков. Отпаивание прекращают, когда у ребенка исчезнет жажда и восстановится возрастной часовой диурез;
- ввести в/мышечно р-р метамизола натрия (анальгина) 50% — 0,1 мл/год (5 мг/кг) жизни; р-р прометазина (пипольфена) 2,5% — 0,15 мл/год жизни (0,2 мг/кг) или раствор дифенгидрамина (димедрола) 1 % — 0,1 мл/год жизни;
- при судорожном синдроме: ввести в/мышечно 0,5% раствор диазепама (седуксена) 0,05-0,1 мл/кг (0,2-0,3 мг/кг) или до 0,15 мл смеси/ кг массы следующей смеси в/мышечно: 2,5% раствор аминазина – 1 мл + 2,5% раствор прометазина (пипольфена) 1 мл + 0,5% раствор новокаина – 8 мл.
По прибытии бригады скорой помощи:
- оксигенотерапия,
- в/венное введение натрийсодержащих растворов (Рингера) в дозе 20 мл/кг в час;
- при прогрессировании расстройств дыхания и кровообращения показаны интубация трахеи и перевод на ИВЛ.
Госпитализация в отделение реанимации или палату интенсивной терапии стационара. Детям с начальными проявлениями удара без утраты сознания госпитализация показана при сочетании гипертермии с диареей и соледефицитным обезвоживанием, а также при отрицательной динамике клинических проявлений при наблюдении за ребенком в течение 1 часа.
предыдущая статья
Витамин D и здоровье детей
следующая статья
Основные дифференциальные показатели у детей
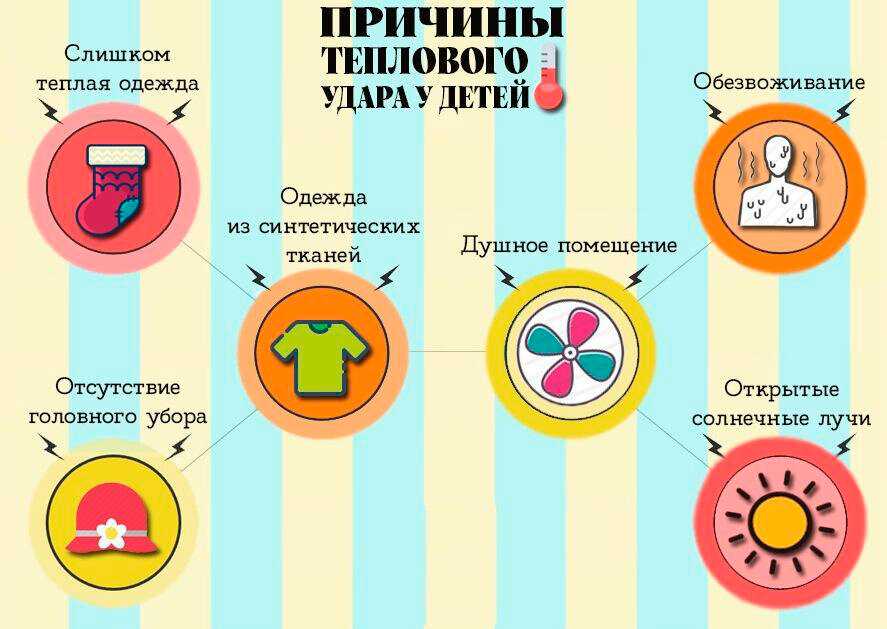
Почему возникает перегрев организма?
Люди — существа теплокровные, однако комфортная температура для нашего организма — примерно 36,7 градусов по Цельсию. Если организм начинает перегреваться вследствие физической нагрузки, болезни или влияния внешней среды, то включается природный “механизм охлаждения”, и человек начинает потеть. Пот помогает эффективно снижать температуру тела, но процесс терморегуляции в некоторых случаях может нарушаться:
- после продолжительного нахождения в среде с высокой температурой и влажностью;
- под воздействием прямых солнечных лучей;
- при повышенной физической нагрузке в душном и жарком помещении;
- из-за слишком тёплой одежды, которая мешает отводить тепло;
- из-за недостаточного потребления жидкости.
Сбои в процессе терморегуляции организма провоцируют нарушения водно-солевого баланса, ухудшают кровообращение и повышают нагрузку на сердце. В результате повышается риск инфарктов и инсультов.
Перегрев организма и тепловой удар могут произойти в любом месте, для этого не обязательно находиться под прямыми солнечными лучами, можно просто сидеть в офисе и заниматься привычной работой. Тело нагревается постепенно, но сам тепловой удар может наступить неожиданно
Важно, чтобы рядом оказался человек, способный оказать первую помощь при перегреве, а при необходимости вызвать скорую помощь
Почему нельзя принимать душ при температуре
Несоблюдение простых правил при приеме душа во время простуды или при гриппе может стать причиной тяжелых осложнений. Врачи не рекомендуют купаться в горячем душе или ванне во время болезни людям, имеющим в анамнезе заболевания сердца и сосудов. Повышение температуры тела на фоне болезни негативно сказывается на работе всего организма, а принятие горячего душа усугубляет клиническую картину.
Запрещено принимать душ при простуде взрослому человеку, страдающему от гипертонии и проблем с сердцем. Резкий скачок артериального давления, спровоцированный горячей водой в душе, способен вызвать головокружения, тошноту и даже рвоту. Любые манипуляции со своим организмом во время простудных заболеваний должны быть четко оговорены с лечащим врачом.
Женщинам в период беременности при простуде не рекомендуется принимать ванны. Ополаскиваться в душе следует очень аккуратно, внимательно следить за температурой воды.
Принимать душ при респираторных заболеваниях нельзя людям, имеющим проблемы с дыхательной системой. Повышенная влажность, образующаяся в ванной комнате во время водных процедур, может спровоцировать спазмы дыхательных путей, одышку и сильный кашель. Запрещено принимать душ и ванну при простудах, сопровождающихся воспалением гайморовых пазух, отитами и пневмониями. Сильная влажность провоцирует ухудшение состояния организма.
https://youtube.com/watch?v=Coqm9vIBChU
Также интересно почитать: польза и вред контрастного душа
Ожог у ребенка – действия взрослых
![]()
Не паникуйте – это стандартный совет родителям в любой сложной и непредвиденной ситуации. Страх мешает думать и быстро действовать, также родительская паника еще больше травмирует и без того напуганного и страдающего от боли малыша.
Алгоритм действий должен быть следующим:
- Немедленно удалите источник поражения
- Освободите пораженный участок тела от одежды (при возможности)
- Даете обезболивающее и опустите обожженное место под холодную, проточную воду
- Не очищайте самостоятельно рану и не вскрывайте пузыри, даже напряженные
- Вызывайте доктора
При незначительной травме успокойте ребенка, опустите обожженное место в холодную проточную воду, нанесите обезболивающее средство и наложите стерильную повязку. Для скорейшего заживления можно использовать специальные натуральные средства.
При более сильных повреждениях незамедлительно вызывайте бригаду скорой медицинской помощи. Как правило, лечение ожогов, при которых образуются обычные волдыри, проводится в домашних условиях. Доктор назначит лечение, с его одобрения можно использовать препараты, способствующие восстановлению эпидермиса.
Медики категорически не рекомендуют смазывать ожоги жирами, кремами, спиртом, взбитыми яйцами и прибегать к прочим народным методам.
Если вы растерялись, звоните по номеру 103 и обрисуйте ситуацию, вам подскажут, как поступить правильно. Незначительные ожоги можно лечить самостоятельно, сильные повреждения необходимо показать специалистам.
Что делать вначале
![]()
Если ребенок падает с кровати, важно сохранять спокойствие. Пока у ребёнка не закрылись роднички (большой на середине темени и малый на затылке), они, в случае удара защитят малыша от перелома черепных костей
Когда ребенок или малыш падает с кровати, важно оставаться спокойным и быстро оценить ситуацию. Немедленно позвоните в скорую помощь, не трогая ребенка, если:
Немедленно позвоните в скорую помощь, не трогая ребенка, если:
- Он потерял сознание
- Ребёнок неподвижен (до падения он был активен, возможно, ползал и переворачивался, после падения лежит без движения).
- Появились судороги (ручки и ножки ребёнка непроизвольно подергиваются, дрожат веки).
- Нарушилась координация. Этот симптом можно проследить у ребёнка, который уже умеет сидеть и производить действия с игрушками. Например, он до падения умело складывал предметы в какую-либо емкость, но после падения не может стоять или спотыкается через каждые 2-3 шага.
- Рвота
- Внезапная выраженная вялость и сонливость ребёнка.
- Сильный плач
- Кровь из носа (это может быть довольно опасное состояние, которое говорит о серьезной травме черепных костей. Кровянистые или, наоборот прозрачные выделения могут появиться из ушей).
Перемещение ребенка с травмой головы или позвоночника может вызвать серьезные осложнения
Однако, если ребенок находится в месте, где существует опасность получения дальнейших травм, его можно осторожно переместить в более безопасное место
Если ребенка рвет или у него приступ, осторожно поверните его на бок. Удостоверьтесь, чтобы шея ребенка была прямая, пока вы переворачиваете
Осторожно проверьте его, обращая пристальное внимание на его голову, на удары, ушибы или другие травмы. Проверьте остальную часть тела ребенка, включая руки, ноги, грудь и спину. Если вы видите повреждения, самим вправлять суставы, трогать или нажимать на кости нельзя ни в коем случае
К месту ушиба можно приложить холод – для этого подойдут любые продукты из морозильной камеры. Их нужно обернуть в мягкое полотенце и подержать там, где образовалось покраснение. Если есть рана, ее нужно обработать перекисью водорода, чтобы остановить кровь, наложить стерильную повязку и ждать приезда врача
Если вы видите повреждения, самим вправлять суставы, трогать или нажимать на кости нельзя ни в коем случае. К месту ушиба можно приложить холод – для этого подойдут любые продукты из морозильной камеры. Их нужно обернуть в мягкое полотенце и подержать там, где образовалось покраснение. Если есть рана, ее нужно обработать перекисью водорода, чтобы остановить кровь, наложить стерильную повязку и ждать приезда врача.
Если ребенок не показывает никаких видимых признаков травмы, наблюдайте за ним в течение короткого времени, чтобы убедиться, что ничего не меняется.
Ожоги по степени тяжести
![]()
По степени тяжести медики подразделяют ожоги на группы:
- Ожог I степени — поврежден верхний слой кожи. Ребенок испытывает боль, обожженное место покраснеет. Травма проходит через пару дней.
- Ожог II степени — появляются пузыри, заполненные жидкостью. Заживать ожог будет несколько дней, а след от него может остаться на несколько недель.
- Ожог III степени– отличается глубоким поражением кожных покровов. На месте поражения образовываются пузыри, наполненные кровавой жидкостью.
- Ожог IV степени – глубокое проникновение, повреждены все слои кожи, мышцы и порой кости. Ткани могут обуглиться.
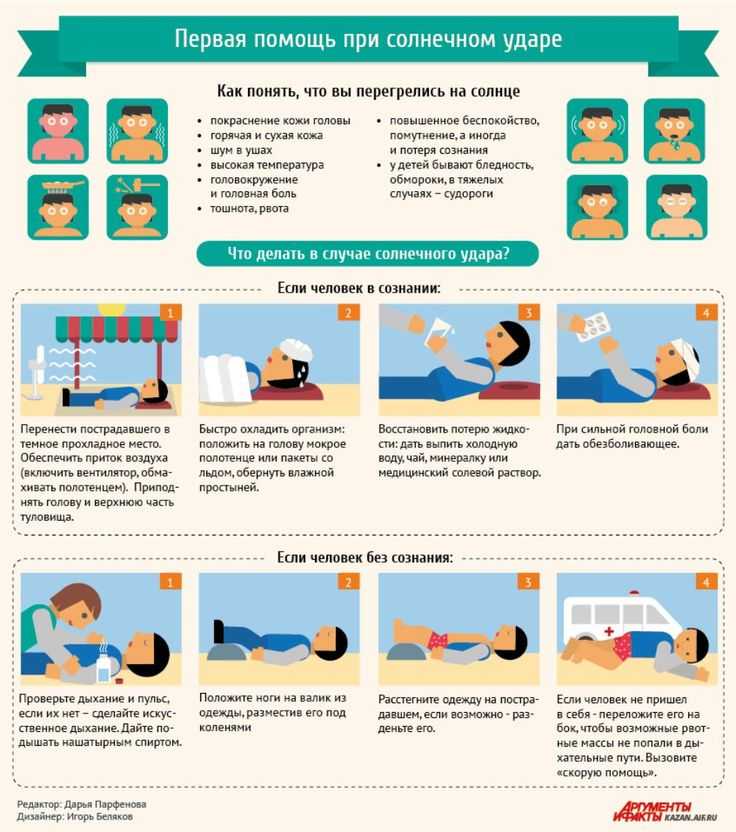
Солнечный удар у ребенка, первая помощь.
- Перенесите ребенка в тень или в прохладное место, положите набок, голову также поверните набок для профилактики заглатывания рвотных масс при возникновении рвоты.
- Расстегните одежду или разденьте ребенка.
- Если малыш в сознании, давайте ему пить маленькими глотками охлажденную кипяченую воду или чай из бутылочки, с ложечки или из чашки.
- При высокой температуре тела оберните голову ребенка мокрым полотенцем, пеленкой, обдувайте или обмахивайте его, протрите тело мягкой губкой, смоченной прохладной водой, особенно там, где сосуды находятся ближе всего к коже (шея, подмышки, локтевые сгибы, паховые области, подколенные ямки) или оберните влажной простыней. Температура воды для обтираний должна быть чуть выше комнатной, но ни в коем случае не холодной. Холодная вода может вызвать рефлекторный спазм сосудов, что еще больше усугубит состояние ребенка. Резкий переход от жаркого солнца к холодной воде создает для организма стрессовую ситуацию. Жаропонижающие средства в этой ситуации не эффективны, так как механизм подъема температуры при общем перегреве отличается от такового при инфекционных заболеваниях. Их (парацетамол, ибупрофен, но не ацетилсалициловую кислоту) можно использовать в качестве обезболивающих. Если врачом принято решение оставить ребенка лечиться в домашних условиях, то малышу назначают обильное питье: вода, чай, компот, морс, кисель, на ужин — что-то из кисломолочных продуктов, например, кефир. На другой день можно кормить ребенка молочно-растительной пищей. Через 2-3 дня после выздоровления ребенку снова можно разрешить прогулки.
Как оказать первую помощь при перегреве
Первая помощь будет направлена на то, чтобы убрать лишнее тепло, иначе может возникнуть тепловое истощение. Среагировать и помочь нужно будет быстро, поэтому если не знаете, что делать при тепловом ударе у ребенка, запомните правило 7 “П”:
1. Позвонить в скорую помощь.
2. Перенести в прохладное место.
3. Положить горизонтально на диван.
4. Повернуть голову набок (на случай, если ребенка начнет тошнить).
5. Пустить воздух (снимите верхнюю часть одежды, откройте окна и двери, обеспечьте циркуляцию воздуха).
6. Поить водой (часто, но небольшими глотками, при этом вода должна быть не холодная, комнатной температуры).
Причины перегрева
Чтобы правильно определить критическое состояние, связанное с воздействием высокой температуры, нужно понимать, как происходит теплоотдача. Большая часть тепла выходит вместе с потом — он охлаждает тело, испаряясь. Также этот процесс поддерживают дыхание (энергия тратится на нагревание воздуха) и расширение мелких сосудов, которые находятся у верхнего слоя кожи. Когда пот перестает испаряться, повышается нагрузка на остальные способы теплоотдачи, поэтому развивается одышка, а лицо краснеет. Но о симптомах чуть позже. Сейчас — о причинах. Что может спровоцировать перегрев:
- сильное укутывание. Слишком теплая одежда или одежда из синтетических тканей плохо пропускают воздух, поэтому пот не испаряется с поверхности;
- долгое нахождение на жаре. Даже если не светит яркое солнце, но на улице все равно жарко, слишком длинные прогулки по температуре выше 30°С или сидение в закрытой машине могут вызвать состояние перегрева;
- значительная физическая активность при высоких температурах;
- отсутствие проветривания. Застойный нагретый воздух в помещении опасен так же, как и летний зной;
- высокая влажность воздуха. Чтобы жидкость испарялась с поверхности тела, воздух вокруг должен быть суше, чем собственно на поверхности. Когда это условие не соблюдается, жидкость не испаряется, а остается на коже;
- недостаточное количество жидкости в организме.
Когда случается тепловой удар у ребенка, симптомы и лечение будут практически те же, что и у взрослых, но все же они имеют свою специфику.
Возможные травмы
Несколько возможных травм могут возникнуть в результате падения, в том числе:
Сотрясение
Врач должен оценить травмы головы при сотрясении мозга.
Сотрясение представляет собой тип травмы головы, что обычно происходит, когда удар по голове заставляет мозг получать толчок внутри черепа. Трудно обнаружить сотрясение мозга у малыша, потому что они не могут описать свои симптомы.
Признаки сотрясения мозга у младенца включают:
- потеря сознания
- безутешный плач
- рвота
- избыточная сонливость
- длительные периоды тишины
- отказ от еды
- временная потеря недавно приобретенных навыков
- раздражительность
Повреждения мягких тканей.
Скальп — это кожа, покрывающая голову, и она содержит много мелких кровеносных сосудов. Даже незначительный разрез или травма могут обильно кровоточить, поэтому повреждение может выглядеть более серьезным, чем есть.
Иногда, внутренняя гематома под скальпом может привести к отеку на голове ребенка, что может длиться несколько дней.
Перелом черепа
Череп — это кость, которая окружает мозг. Возможен перелом черепа, при падении с высокого места.
Младенцы с переломом черепа могут иметь:
- вдавленная область на голове
- прозрачная жидкость, вытекающая из глаз или ушей
- синяки вокруг глаз или ушей
Немедленно отведите ребенка в отделение скорой помощи, если у него есть какие-либо из этих признаков.
Мозг — это тонкая структура, которая содержит много кровеносных сосудов, нервов и других внутренних тканей. Падение может повредить эти структуры, иногда сильно.
У родителей мощная интуиция
Если что-то кажется неправильным с ребенком, важно понять это, чтобы обратиться к врачу. Всегда лучше быть в безопасности и следить за тем, чтобы не было серьезных травм